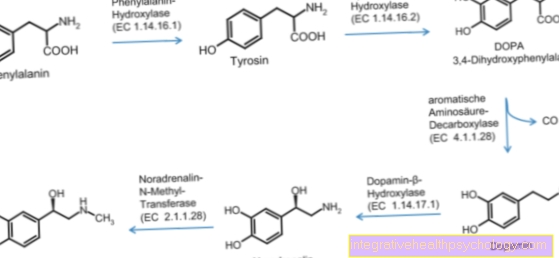
Трансплантација срца
синоним
Скраћеница ХТКС користи се у медицинском сектору. У свету који говори енглески језик, један трансплантација срца изговорено.
увод
Трансплантација срца је трансплантација срца даваоца органа у примаоца. У Немачкој, само особа која је дефинитивно дијагностицирана као мозак мртва може послужити као давалац органа. Да бисте одлучили да ли желите да се сматрате донатором након ваше смрти, можете га записати у картицу давалаца органа.
Прва трансплантација срца обављена је у Кејптауну 1967. године, али је пацијент умро убрзо након операције. Прва трансплантација срца у Немачкој догодила се две године касније у Минхену. Али овај пресађени пацијент такође је умро неколико сати након операције.
Тек када је развијен нови имуносупресив (циклосприн А) за сузбијање имуног одговора, покушао је нови покушај трансплантације срца. То је било 1961. Овај пут то је био дугорочни успех. Већ неколико година у Немачкој се сваке године обавља од 300 до 400 трансплантација срца. Број пацијената који се годишње региструју за такву трансплантацију, тј. Који се налазе на листи за трансплантацију срца, готово је двоструко већи. Сходно томе, скоро 1.000 тешко болесних пацијената тренутно чека срце дариватеља. Чекање на ново срце је 6 до 24 месеца, али је знатно испод времена чекања за нови бубрег (4-5 година). Тренутно је скоро 8000 пацијената на листи чекања за бубрег.
Након успешне трансплантације срца, једногодишња стопа преживљавања износи око 80%, а после пет година око 60-70% пресађених пацијената је још увек живо. Десетогодишња стопа преживљавања ових дана креће се око 40-50%.
индикација
Индикација за трансплантацију срца је Отказивање срца (Затајење срца) у ИВ фази (4) НИХАна то се више не може позитивно утицати (тј. без ХТКС-а). Бројни критеријуми су укључени у процену потребе за трансплантацијом срца, а такође морају бити искључене контраиндикације. Затајење срца је након Њујоршко удружење за срце (НИХА) подељено у 4 фазе. Пацијент са стадијом НИХА нисам имао симптоме, пацијент са НИХА ИИ се жалио на краткоћу даха (Диспнеја) и слабост под великим напором, пацијент са НИХА ИИИ већ има такве симптоме током лаког физичког напора, а пацијенту са НИХА ИВ треба много ваздуха чак и у мировању и више није еластичан. Затајење срца је симптомкоје могу да изазову разне болести. Далеко најчешће узрока су коронарна болест срца (ЦХД) и Кардиомиопатија (Болест срчаног мишића). Такође Валвуларна болест срца нису ретки узрок затајења срца.
Илустрацијско срце
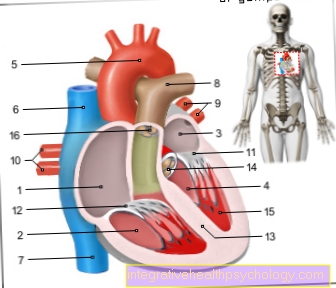
- Десно атријално -
Атриум дектрум - Десна комора -
Вентрицулус дектер - Леве преткоморе -
Атриум синиструм - Лева комора -
Вентрицулус синистер - Аортног лука - Арцус аортае
- Супериор вена цава -
Супериорна вена кава - Доња вена кава -
Доње шупље вене - Труп плућне артерије -
Плућно дебло - Леве плућне вене -
Венае пулмоналес синастрае - Десне плућне вене -
Венае пулмоналес дектрае - Митралне валвуле - Валва митралис
- Трикуспидна вентил -
Трицуспид валва - Преграда Коморе -
Интервентрикуларни септум - Аортна - Валва аортае
- Папиларни мишић -
Папиларни мишић
Преглед свих Др-Гумперт слика можете пронаћи на: медицинске илустрације
процедура
Пацијенти који се налазе на листи чекања за трансплантацију срца морају практично бити доступни, јер орган давалаца није ретко доступан нагло, на пример у случају давалаца органа који су постали жртва несреће. Тада нема много времена за објашњавање органа и његово имплантање код примаоца. У правилу не треба да прође више од четири - највише шест сати између објашњавања срца даваоцу и имплантације примаоцу.
Стварна операција се одвија помоћу машине за рад срца и плућа, која - као што име каже - за кратко време преузима функцију срца и плућа и на тај начин омогућава имплантацију новог срца. Мали део атрија је остављен од стварног пацијентовог срца, на које се ново срце „спаја“, затим је ново срце повезано са аортом и плућном артеријом (плућна артерија). Операција траје око 2 до 3 сата.
Након операције, пацијента се надгледа у одељењу интензивне неге. Непосредно пре трансплантације започиње имуносупресивна терапија, која треба да осигура да тело примаоца не одбије страно срце. Обично започиње троструком терапијом циклоспорином, преднизолоном и трећим имуносупресивима. Имуносупресивна терапија мора се наставити током живота.
После неколико дана на одељењу интензивне неге, свеже пресађени пацијент обично се може пребацити у нормално одељење ако нема компликација. Није неуобичајено да пацијенти који чекају на трансплантацију срца имају слаба срца да би преживели период чекања. Кардијални систем подршке, такозвани ВАД (уређаји за помоћ у вентрикулама), се користе.
Колико траје трансплантирано срце?
Колико дуго трансплантирано срце траје и колико дуго је животни век после трансплантације веома различит. Три године након трансплантације срца, око три од четири пацијента су још увек жива. Након успешне трансплантације срце може трајати онолико дуго колико и код упоредиве здраве особе. Колико дуго срце донатора остаје здраво, увелико зависи и од животног стила пацијента. Уз редовну негу, важан је здрав начин живота и довољна физичка активност према сопственој отпорности. Поред тога, људи којима је извршена трансплантација срца, морају стално да узимају лекове који инхибирају имунолошки систем тела за живот. Ово спречава одбацивање органа донора. Међутим, као резултат тога постоји и већи ризик од инфекције. Због тога пацијенти морају обратити посебну пажњу на хигијену и, на пример, треба избегавати повреде и више вакцинација (нпр. Годишње вакцинације против грипа).
Прочитајте више о теми: Трансплантација органа
Трајање трансплантације срца
Стварни хируршки поступак за трансплантацију срца у просеку траје око четири сата од прорези коже до последњег шава. Функцију срца преузима машина за плућа и плућа отприлике два до три сата. Рехабилитација после трансплантације срца је врло напорна. Због озбиљне интервенције, на одељењу интензивне неге прво је потребно строго непрекидно праћење кардиоваскуларне функције. Ако нема компликација, пацијента могу пребацити у нормално одељење после два до седам дана. Отприлике две недеље након операције, ако је процедура успешна, можете бити отпуштени из болнице. После тога је неопходна рехабилитација која траје неколико недеља како би пацијент поново постао продуктиван и научио да живи са новим срцем. Колико траје овај рехабилитациони период, зависи од особе до особе и зависи од пратећих фактора као што су старост, болест и мотивација.
захтеви
Услов даваоца органа је пре свега сагласност за давање органа. То се дешава или кроз присуство картице за давање органа покојника у којој је он пристао на вађење органа или, у недостатку таквог, сагласности сродника. Уз сагласност, следећи корак је проглашавање мождане смрти. Ово раде 2 независна лекара, од којих сваки нема везу са тимом за трансплантацију. Пацијент може бити проглашен мртвим у мозгу само ако су испуњени одређени критеријуми. Они укључују присуство коме, одсуство кранијалних нервних рефлекса и одсуство спонтаног дисања. Поред тога, између даваоца и примаоца мора постојати једнакост крвних група АБО. Такође би требало да постоји сличност у висини и тежини. Коначно, присуство контраиндикација (види доле) мора бити искључено.
Колико је времена чекања за срце донатора?
Колико дуго морате да чекате даваоце за пресађивање срца може веома варирати. Просечно време чекања у Европи обично је између шест и 24 месеца. Велики распон се углавном објашњава чињеницом да није свако срце дариватеља погодно за сваког примаоца. Поред одговарајуће крвне групе, величина и тежина органа такође морају бити прикладни. Органи донатора су смештени преко Фондације Еуротрансплант у Леиден-у (Холандија). Пацијентима који су у животном стању опасно угрожени. Ако тренутно није доступно одговарајуће срце даваоца, постоји могућност да подржите функцију свог срца разним медицинским мерама како бисте премостили време чекања. Механички систем подршке често се користи за одржавање функције пумпања у срцу. То је такође познато као вештачко срце.
Контраиндикације
При одређивању индикације за трансплантацију срца морају се узети у обзир контраиндикације које искључују ХТКС. Они укључују активне заразне болести попут ХИВнелечива (уз излечење лека) карцинома третираних (Малигнације), тренутно флоридни чиреви (Чиреви) у желудац или црева, узнапредовала јетра или инсуфицијенција бубрег, узнапредовале хроничне болести плућа, акутне Плућна емболија, напредни мождани или болест периферних крвних судова (ПАОД), одређена системска обољења као што су Амилоидоза или Сарцоид, тешка фиксна плућна хипертензија (плућна хипертензија) као и тренутна тешка употреба никотина, алкохола или дрога. Недостатак способности за сарадњу (Сагласност), што сугерише да се одговоран приступ сопственом здрављу и поштовање захтева након операције није довољно загарантовано, сматра контраиндикацијом.
Компликације
У случају компликација трансплантације срца мора се разликовати између стварних операција које страни орган може покренути и оних који могу настати имуносупресивном терапијом. Хируршки ризици су слични онима других операција, укључујући крварење, инфекције, тромбоза / Плућна емболија и, у ретким случајевима, смрт пацијента.
Веома важан аспект трансплантације страног органа је тај Реакције одбијања. Да би се то избегло, пацијенту се даје стални имуносупресивни третман. Међутим, могу се појавити реакције одбацивања. Овде се грубо прави разлика између акутна и тхе хронични Реакција одбацивања, при чему се реакција хроничног одбацивања јавља касније и често је много мање уочљива.
Акутна реакција може бити између осталог грозница, Малаксалост, смањена отпорност, дебљање због задржавања воде (Едема) и неправилан рад срца (Срчане аритмије) учинити приметним. Због тога треба температуру, пулс и тежину мерити и евидентирати свакодневно. Надаље, након трансплантације често се у почетку врше накнадни прегледи током којих се, између осталог, узима крв и прегледи попут ЕКГ (Електрокардиографија), Срчани ултразвук (Ехокардиографија) и Биопсија срчаног мишића (Узорковање малог дела срчаног мишића). То омогућава да се реакције одбацивања препознају на време и лече прилагођавањем имуносупресивне терапије.
Лекови који се узимају за сузбијање имунолошког система тела имају нежељене ефекте које не би требало потценити. Посебно се повећава ризик од инфекције, јер је тело спречено да реагује тако снажно као што то обично чини на инвазију на патогене. Обично се користи трострука терапија која редовно укључује циклоспорин и преднизолон.
Остали нежељени ефекти циклоспорина укључују високи крвни притисак (хипертензија) и развој рака током неколико година. Под терапијом преднизолоном може, поред повећане подложности инфекцијама, између осталог остеопороза, Дебљање, развијање а Шећерна болест, Слабост мишића, депресије, Чир на гастроинтестиналном тракту, висок крвни притисак (хипертензија), глауком (глауком) и катаракте (катаракта) доћи.
Које су посебности деце?
Трансплантација срца је посебно важна код деце, јер су неке срчане болести или малформације једина терапијска опција која омогућава детету да преживи. Ако је операција успешна, деца се у већини случајева могу нормално развијати и водити нормалан живот. Отпорност такође није ограничена. Међутим, реакције одбацивања могу временом оштетити срце даваоца, тако да у неким случајевима мора бити извршена нова трансплантација срца. Вријеме чекања за даривачко срце за дјецу је у просјеку 180 до 200 дана. Трансплантација срца код деце је изузетно ретка процедура. У просеку, мање од десет таквих операција спроводи се широм Немачке сваке године. Око 19 од 20 пресађене деце још је живо четири недеље након захвата.
Накнадна терапија и мере понашања
Циљ трансплантације срца је омогућити пацијенту да настави живјети што је нормалније могуће. Ипак, постоји неколико ствари које би требало узети у обзир. Лекар који ће присуствовати пружиће детаљне информације о томе. У наставку је наведено само неколико аспеката.
Испитивања високе фреквенције на почетку треба редовно присуствовати, у исто време пацијент треба што раније да бележи крвни притисак, пулс, температуру и тежину како би што раније открио могућу акутну реакцију одбацивања. Поред тога, имуносупресивни лекови тачно онако како је прецизно прописано. Лекар који треба похађати треба да буде обавештен о употреби других лекова - укључујући оне који су доступни без рецепта у апотекама или апотекама због могућих интеракција.
По правилу, ништа не говори против повратка на посао након фазе реконвалесценција (Постепено обнављање здравља након болести). Лагани спортови издржљивости као што су брзо трчање / јоггинг, бициклизам и пливање такође се могу наставити или започети први пут након неколико месеци паузе. Ништа не говори против вожње аутомобилом, све док се одмарате довољно.
Што се тиче исхране, важно је пити довољно течности, алкохол треба конзумирати само у строгим количинама. Никотин треба избегавати у потпуности. Треба обезбедити одговарајућу хигијену у личној хигијени и у домаћинству, јер тело имуно-супресивним третманом значајно осетљивије реагује на бактерије. Саксије су такође узгајалиште микроорганизама, па их треба избегавати у домаћинству - или барем у спаваћој соби.
Имуносупресиви такође могу кожу учинити осетљивијом на светлост, па треба избегавати сунчање. Такође зато што воде ка развоју Тумори коже него код пацијената који нису имуно-супресивни. Мишљења се разликују о држању кућних љубимаца, посебно мачака због могућег преношења болести Токсоплазмоза није безбедно за пацијента.
Све у свему, након довољног периода одмора, требало би наставити нормалан живот, али увек треба имати на уму да се морају хитно поштовати одређена правила понашања због ваше сопствене сигурности.
Колика је цена трансплантације срца?
Трансплантација срца је изузетно сложен и стога скуп поступак. Трошак трансплантације срца у Немачкој износи око 170.000 евра. Међутим, пошто се поступак спроводи само ако постоји медицинска индикација за пацијенте са озбиљним срчаним болестима који се не могу другачије лечити, трошкове сноси у потпуности здравствено осигуравајуће друштво.
Која је старосна граница за трансплантацију срца?
Трансплантација срца треба размотрити само ако је у случају срчане болести која се не може другачије лечити, пацијентово опште стање стабилно и остали органи су довољно ефикасни да постоји могућност успешног исхода. Због тога је постављена горња старосна граница за трансплантацију срца која је тренутно 70 година. Међутим, то је оно што је познато као биолошко доба. То значи да се стварни знакови старења органа морају проценити и узети у обзир појединачно за сваког пацијента. Коначно, када се разматра да ли је трансплантација срца опција за пацијента, увек је неопходна појединачна одлука, за сваки случај. Међутим, не постоји нижа старосна граница за трансплантацију срца. У случају озбиљних малформација срца, једина шанса за преживљавање је што је могуће раније операција на новорођенчади и малој деци.