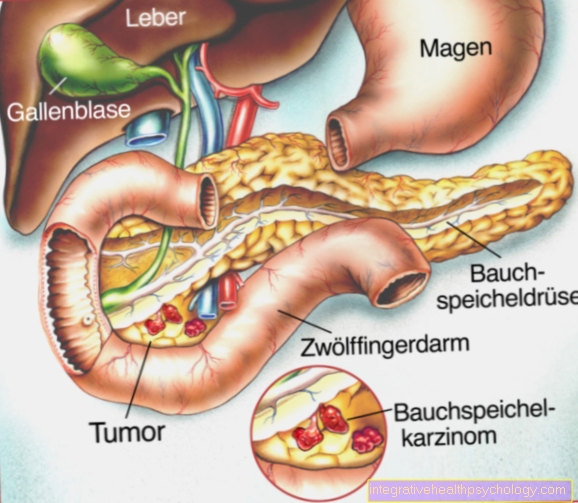
Постоперативна терапија бола
Генерал
Пост-оп бол је превише природан одговор у људском телу. Током операције, анестезија осигурава да пацијент преживи операцију безболно. Сада, међутим, време након операције, време излечења и опоравка, треба да буде што безболније да би се пацијент могао опоравити од стреса и физички и психички. Савремене постоперативне терапије бола омогућују ово. Слобода од бола неопходна је за савршен и добар опоравак. Пацијента без боли је лакше мобилизирати и лакше је учествовати у сопственом излечењу.

циљеви
Циљ пост- и периоперативне терапије бола је ограничити бол након операције на подношљиви минимум или чак у потпуности га спречити. Ово би такође требало да спречи могућа функционална ограничења која могу резултирати посттрауматским болом. То такође укључује стрес и хронизацију. Нежељени ефекти постоперативне терапије бола такође би требали бити сведени на минимум, што мора бити разумно. Надаље, посебне карактеристике појединих група пацијената морају се узети у обзир и подржати појединачни ток опоравка.
Прочитајте више о теми: Синдром хроничног бола
Процедура и аспекти постоперативне терапије бола
Строго говорећи, постоперативна терапија бола почиње пре операције, избором хируршког захвата. Такозвани минимално инвазивни поступци често изазивају мање бола и компликација од класичних хируршких техника.
Важно је и позиционирање пацијента. На пример, пажљиво држање на оперативном столу спречава бол у леђима или врату. Са друге стране, неповољан положај може изазвати непотребан бол. Пре операције се примењују и лекови против болова, који тада омогућују да пацијент у великој мери без бола први пут након операције.
Избор анестезије
Избор врсте анестезије такође је важан за процес опоравка након операције. Регионална анестезија користи се за мање хируршке захвате. Локални анестетик се у почетку једном примењује близу нерва. Тада постоји могућност уметања катетера кроз који се локални анестетик може примењивати постоперативно или непрекидно помоћу пумпе или једном за борбу против боли. Овде се као пример може навести епидурални катетер. Локални анестетици су локални анестетици који, осим што олакшавају бол, такође обезбеђују бољу циркулацију крви и самим тим боље зарастање рана. Такође се добро подносе. Нежељени ефекти су ретки и прилично безопасни.
Прочитајте више о теми: Општа анестезија или кондукциона анестезија
Лекарска терапија бола
Веома јак постоперативни бол лечи се опијатима. Опијати су средства за ублажавање бола у централном делу јер делују на централни нервни систем. Могу се давати орално и интравенски. У постоперативној терапији бола пожељна је интравенска метода.
Недостатак опијата је понекад врло непријатна и снажна нежељена дејства попут мучнине, умора, свраба и несавесности. Нежељени ефекти су прихваћени због делотворности.
Поред централно делујућих аналгетика, постоје и периферни аналгетици. Ту спадају, на пример, диклофенак, метамизол и парацетамол, који многи људи знају и из свакодневне употребе. Они се такође користе у постоперативној терапији бола.
Шема нивоа СЗО
ВХО препоручује постепену шему за терапију бола са лековима. Ова вишеслојна шема оригинално је изведена из шеме за терапију тумора. Шема укључује три фазе лечења лековима. Четврта фаза укључује инвазивне мере ублажавања бола.
Ако је бол недовољно уклоњен на једном нивоу, он се према схеми ескалира на следећи ниво. Поред тога, у свакој фази се користе физиотерапеутске методе засноване на потребама и коаналгетици у смислу антиконвулзива, антиеметика, антидепресива, глукокортикоида и других група активних материја.
Неопиоидни аналгетици обухватају, с једне стране, нестероидне анти-инфламаторне лекове (НСАИД), попут АСА, ибупрофен и ЦОКС2 инхибиторе и, с друге стране, парацетамол, као и метамизоле и њихове супстанце повезане са групом. Слаби опијати укључују трамадол, тилидин и дихидрокодин, могуће у комбинацији са налоксоном. Примери веома јаких опиоида су морфиј, оксикодон и фентанил.
- Ниво 1: У нивоу 1, у почетку се користе само не-опиоидни аналгетици (у комбинацији са адјувансима (појачава ефекат лека), нпр. Метамизол, парацетамол, НСАИД
- Ниво 2: Ниво 2 предвиђа употребу опиоидних аналгетика ниске потенцијала у комбинацији са не-опиоидним аналгетицима и / или адјувансом, нпр. Тилидин, Трамадол (+ ниво 1)
- Корак 3: Коначно, у кораку 3, моћни опиоиди су комбиновани са не-опиодима и / или адјувансом, нпр. Морфин, оксикодон, фентанил, метадон, хидроморфон (+ ниво 1)
- Фаза 4: лечење инвазивним техникама? перидурална и спинална ињекција, стимулација кичмене мождине, блокада ганглија и периферна локална анестезија
Подржавајућа деконгестивна терапија, нпр. са Вобензим позитивно утичу на перцепцију боли.
ПЦА - Посебан облик постоперативне терапије бола
ПЦА означава „Аналгезија под контролом пацијента". Овај облик терапије познат је још од 1970-их. Уопштено, било која врста терапије бола омогућава пацијенту да одреди када ће примити дозу лекова против болова. Дакле, он сам одређује временске интервале. Лекари, наравно, одређују укупну дозу, максималну појединачну дозу и врсту лека.
По правилу се у постоперативној терапији бола опијат даје интравенски путем такозване пумпе за бол. Пацијент може убризгати ињекцију, на пример, притиском на дугме. Предност је у томе што пацијент може да одлучи о свом ублажавању болова у одређеном сигурном оквиру, независно од лекара и медицинског особља.
Међутим, постоје и недостаци. Пацијенти са физичким или менталним оштећењима можда неће моћи да активирају дугме. Постоји и ризик од злоупотребе лекова или предозирања или предозирања лека ако пумпа за бол није правилно програмирана.
Шта кажу смернице?
Тренутна "С3 смјерница о" Лијечењу акутне периоперативне и постоперативне боли "из 2009. године састављена је с обзиром на још увијек неадекватну његу постоперативног бола. Садржи бројне студије и мета-студије из претходних година и подељен је на општи и посебан део.
Први се бави аспектима као што су образовање пацијената, мерење боли и документација, као и организациони аспекти. У посебном делу упутства разматрају се појединачни поступци терапије бола и посебни аспекти у појединим хируршким областима.
Фокус није само на системској терапији бола не-опиодним аналгетицима и јаким и слабим опиодима. Уместо тога, забележена је и вредност процедура без дрога. Психотерапијске и физиотерапеутске методе, али и физичке методе (нпр. Терапија хладноћом) и „транскутана електрична стимулација живаца“ (ТЕНС) играју важну улогу. Корист од акупунктуре за постоперативну терапију бола, за разлику од лечења хроничног бола, још увек није доказана. Коначно, разматрају се и регионални поступци анестезије у смислу кичмене мождине и периферна регионална анестезија.
Прочитајте више о:
- Електрична стимулација
- Криотерапија
- Епидурална анестезија
Преоперативни тренинг пацијената
Сматра се корисним пружити пацијентима одговарајуће информације о постоперативним догађајима пре операције. На овај начин пацијент се може првенствено носити са наглим напредовањем и опоравком бола и активно допринети процесу излечења. Свеобухватно је обучен за соматске (физичке) и психолошке могућности за ублажавање бола и упућен је како их користити.
Плацебо ефекат
Други важан аспект постоперативног управљања болом је употреба плацебо ефекта. Плацебо ефекат је свака позитивна физичка и психолошка промена која се не може пратити ефикасним лечењем, попут лекова, већ са психолошким контекстом.
То значи да пацијент осећа побољшање своје боли, на пример, не узимајући ефикасне лекове. То се постиже, на пример, пацијентом који узима дрогу знајући да садржи ефикасно средство за ублажавање бола. Ова свест сама може ублажити бол.
Плацебо ефекат се користи само поред активне терапије бола. Може да оптимизира ефекат лека за смањење бола, али не може да га замени.
Ефекат ноцеба је супротан плацебо ефекту. Ефекат ноцебоа су све негативне физичке и психолошке реакције које се не могу директно приписати лечењу или његовим нуспојавама. Овај ефекат треба избегавати у постоперативној терапији бола.
Психолошке мјере постоперативне терапије бола
Бол се може ублажити не само аналгетским лековима, већ и психолошким поступцима и методама. Све се чешће користе у савременој постоперативној терапији бола. Ово укључује поступке бихејвиоралне терапије, као што су стратегије дистракције или когнитивно преиспитивање.
Такође се користе и други психолошки поступци који имају аналгетски ефекат. Ту спадају, на пример, хипноза, вежбе опуштања и машта. Психолошка интервенција понекад треба почети пре операције. Има смисла да се тренирају пацијенти са хроничном боли и / или менталним болестима како се бавити болом пре операције и да им се пружи психолошка обрада у циљу постизања блажег постоперативног напредовања бола.
Прочитајте више о теми:
- Меморија боли
- Прогресивно опуштање мишића
постоперативна терапија бола у ортопедији
Ортопедски поступци често су повезани са јаким већ постојећим боловима. Ово је посебно важно јер је постојећа бол важан фактор ризика за развој хроничног бола. Стога је овде све важнија адекватна пери- и постоперативна терапија бола.
Габапентин се такође може применити преоперативно, посебно за операцију кичме, док се глукокортикоид може давати локално интраоперативно за радикуларни бол.
У случају интервенција на екстремитетима, предност треба дати локалним регионалним процедурама над системским облицима терапије бола. Често лако доступна локација различитих нервних плексуса и опште предности регионалне анестезије ово често омогућавају периферне интервенције. Ако регионална анестезијска процедура још увек није изводљива, препоручује се лечење јаким опиоидима у складу са нивоом 3 у нивоу шеме СЗО.
Прочитајте више о теми:
- Анестезија брахијалног плексуса
- Шта је блок стопала?
- Шта је јастучић за прсте?
постоперативно управљање болом код деце
Супротно снажно застарелом мишљењу, новорођенчад још не може да осети бол, сада знамо да деца опажају бол од 24. недеље трудноће. Од овог тренутка надаље, бол код деце треба лечити.
Постоперативна терапија бола код деце у основи се заснива на истим принципима и принципима као и терапија бола код одраслих пацијената. Разлике се могу наци нарочито у првих 12 месеци зивота у погледу измењене дистрибуције, конверзије, деградације и излуцивања (Фармакокинетика) много лекова. Ово се нарочито односи на првих неколико недеља живота.
Многи лекови такође нису одобрени у првим месецима или годинама живота. Међутим, то не би требало да доведе до ускраћивања аналгетика младим пацијентима ако су потребни - упркос недостатку одобрења!
Парацетамол је ипак најважнији аналгетик у дјетињству и одобрава се за све старосне групе. Ибупрофен се одобрава од 3. месеца живота. Поред системске терапије болова против дрога, ни деца не би требало занемарити регионалне методе бола и концепте лечења који нису лекови.
Прочитајте више о теми: Лекови за децу и малу децу - које лекове треба да имам код куће?